術中MRI 助7成患者免二次開顱
記者邱芷柔/台北報導
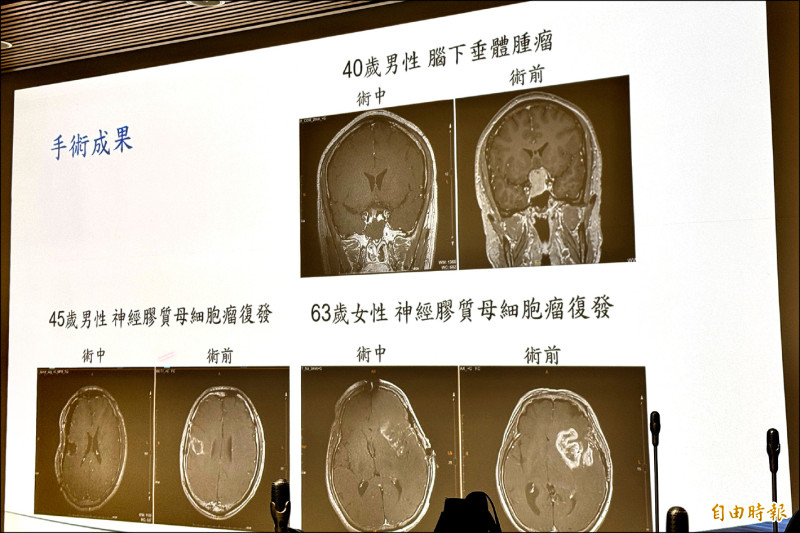
腫瘤在手術中能否完全切除,影響癌細胞擴散和復發,而「定位」的準確度是關鍵,尤其是腦部手術,因組織柔軟、易位移,僅靠著術前定位,切除準確率大幅降低,患者常須重複開顱,台大醫院2年前引進術中磁振造影(MRI)系統,提高1次手術就精準切除病灶的成功率,至今已成功應用達113例,有7成患者免於2次開顱。
一次手術精確切除 成功率提高
陳小姐是台大醫院應用術中MRI的首例患者,因視力會突然變形、抓不準距離,檢查發現是腦下垂體腫瘤壓迫右眼視神經,雖10年前曾手術切除,但2年前又復發,腫瘤達4公分,經台大團隊手術,腫瘤完全切除且無併發症,如今已恢復正常生活。
台大神經外科主任賴達明指出,傳統開顱手術依賴術前影像資料,如MRI或電腦斷層,但人類腦組織柔軟,手術過程中會因腦脊髓液流失、腫瘤切除等因素而發生移位,「術中MRI系統就像考試時的第2次機會!」
賴達明說,手術若不夠精準,可能需2次甚至3次手術,該系統能幫助醫師在手術進行時,即時看到腦部變化及殘留腫瘤的位置和大小,避免過多或不足的切除,接受術中MRI重新定位的台大患者中,有超過7成進行第2階段切除,免於再次開顱。
台大啟用 已成功完成113例
神經外科醫師郭律廷補充,腦下垂體腫瘤雖為良性,但位置特殊,壓迫重要神經血管會引發各種症狀,該系統結合導航、術中神經監測、清醒開顱及螢光導引腦瘤切除術,能更準確判斷腫瘤邊界,最大程度進行切除,保護正常腦功能區,此外還有機會發現如腦出血及缺血性中風情形,並可在術中即時處理,降低術後併發症風險。
術中MRI系統需跨科室合作,台大醫院斥資3億元引進,經台北市衛生局核可為自費項目,費用約10萬元。院方指出,該系統並非適用所有手術,主要用於腦、脊椎等複雜手術,自啟用以來已完成113例,其中腦部腫瘤手術最多,另有5例為脊椎腫瘤手術。
發燒新聞









網友回應